誰もが平等に医療の提供を受けることができる国民皆保険制度。清潔を徹底したキレイな病院。知識・技術ともに優れたナースとドクター。日本の医療は世界一安心できる――たしかに事実です。しかしその一方で、この思い込みが治療の選択肢を狭める原因にもなっています。
日本の医療をアメリカと比べると、たしかに医療費の面でのバラつきは無いのですが、肝心の治療の質に関しては、かなり大きなバラつきがあるのをご存知でしょうか?
たとえば、術後死亡率・術後合併症・救命の失敗など、日本では手術の種類によって大きな差が出ています。
とくに、日本のがん治療には、アメリカのがん治療と違い、大きな弱点があり、そのウィークポイントが未だに克服されていない現状があります。
そこでこの記事では、日本とアメリカにおける『がん治療の格差』の実態と、日本は本当に『安心・安全な医療先進国なのか』について話していきます。もし、あなたやあなたの家族が重い病気になった場合に、この記事が治療の選択肢を広げる参考になれば幸いです。
ページコンテンツ
医師の数が少ないため治療の選択肢が限られる
胃がんや大腸がんなどの手術では、切除のセオリーとして《開腹手術》と《腹腔鏡手術》の2つがあります。
手術における身体への負担や、術後の回復スピードを考えると、やはり多くの人が腹腔鏡手術を希望します。ですが日本では、どこの病院でも腹腔鏡手術を受けれらるわけではありません。
日本でもほぼ100%の割合で、腹腔鏡手術をしている病院があることは確かです。しかし一方で、ほとんど全てが回復手術を採っている病院もあります。
つまり、日本には腹腔鏡手術ができる医師が圧倒的に少ないという現実があるんです。
医師の絶対数が少ないということは、技術を持っている医師が他国と比べて少なくなるのは当然のことだと言えるでしょう。
この状況は、患者が選べる医師、さらに治療の選択肢の幅までもが狭まっていることを意味しています。
安価な保険制度or高額の自由診療
冒頭でも述べていますが、日本は国民皆保険制度のおかげで、誰もが安価に医療サービスの提供を受けることができます。
重粒子線治療などといった先進医療は無理ですが、厚生労働省が認めている治療であれば、1割~3割を負担することで、がん医療も手術や投薬などが受けられます。
さらに、費用が高額になっても高額療養費制度というものがあり、月9万円程度の負担で済みます。
しかしこれが自由診療のアメリカとなると、医療費の桁がまるで違ってきます。
ハイレベルだが高額なアメリカの医療
日本と違い、民間の保険会社頼りのアメリカでは、保険料が高額なうえに、保険金の支払いも細かな規約が定められているため、無保険の人が多数を占めています。
無保険ということは、医療費は全て実費となるので、ある程度の収入を得ていないと簡単に病院には行けません。
- 風邪の処置で5万円
- 虫歯の治療で10万円
- 盲腸の手術で200万円
こういった金額を自費で支払うことになります。
ただし、医療費が高額なぶん、知識も技術もハイレベルな、患者自身も納得できる医師や病院を選ぶことができます。
『標準医療』のアメリカと『医師の見立て』の日本
アメリカ医療は、各病院によって受けられる医療の格差が起きないように、非常に細かいガイドラインの制定を遵守しています。
一方の日本では、そういったガイドラインがないので、担当した医師の経験と技量に左右されることになります。そのため病院によって、医療の質に差が生まれてしまうことになります。
さらに日本のがん治療では、外科の力が非常に強いうえ、最初に治療方針を話し合う腫瘍内科医の存在も少ない状態です。そのため、患者と十分な情報共有をしないままなので、手術という選択しかない状況になってしまうんです。
日本で、患者が治療の選択肢を広げるためには、ガイドライン制度は必要と言えるでしょう。
日本の医療が劣っているわけではない
ただ、誤解しないでほしいのは、アメリカの医療が日本の医療より優れているわけではありません。
『大病院ならどこで治療を受けても同じ』と思い込んでいることが問題なんです。この思い込みが、より適切な治療方法があるにも関わらず、自ら選択肢を消してしまっていることが問題というわけです。
日本人がガンになった場合
がんになったというだけで、もう絶望のどん底に落ちてしまったような暗いイメージだけが付きまとう。
アメリカ人がガンになった場合
ガンと告知されると、自分が一回り大きくなるためのチャレンジとして、前向きに捉える人が多い。
この違いは、アメリカでは放射線治療や腫瘍内科などといった、外科手術以外を選択する間口が広く、さらに、それを選ぶときに、患者へ十分な情報を提供する環境が整っているところにあります。
決して日本の医療が劣っているわけではないのですが、こういった点は日本が学ぶべきところだと言えるでしょう。
日本とアメリカでの《手術・薬・検査》の違いとは
日本の医療界、とくにがん治療の分野では外科至上主義が強く、すぐに『切る』という選択をする外科医が多くいます。
ただ、誤解しないでほしいのは、日本でもトップレベルの外科医は高い技術力を持っています。しかしその一方で、放射線治療や抗がん剤という治療法の選択肢を、患者に示さないことが多く、結果的に術後の負担を大きくしてしまうことがあるんです。
患者の負担を可能な限り低くするため、医療大国アメリカが決して行わないものを以下の表にまとめてみます。
◆ アメリカがやらない手術・検査・薬
| 医療行為・薬剤名 | やらない理由 |
| リンパ節郭清 | 浮腫などの後遺症が出るケースがあるので患者の負担が大きい。 日本では、手術の際に切除する医師が多いのだが、アメリカでは可能な限り残す方向で考える。 |
| 前立腺がん手術 | 前立腺というのは骨盤の奥にあるので手術の難易度は非常に高い。 日本では、外科手術による摘出を行うケースがほとんどだが、アメリカはセオリーとして放射線治療が行われる。 |
| バリウム検査 | 日本で開発された検査方法だが、肝心のガン発見率は低く、放射線被曝による身体への影響は軽視できない。 アメリカでは、内視鏡検査やCT検査で行うことが常識となっている。 |
| シクロホスファミド | 日本ではポピュラーな抗がん剤。 しかしWHOは『長期的に使用すること、でガンの増加リスクが高まる』と警告している。 アメリカでは、この抗がん剤の使用を控えている傾向にある。 |
日本では当たり前のことも、海外に目を向けることで、かなりの差があることに驚く人も決して少なくはないはずです。
日本とアメリカではリンパ節の扱いが違う
がんの手術では、転移を防ぐために、たいていの場合は腫瘍の周辺部にあるリンパ節までを切除します。
これは仕方のないことだとも言えるのですが、リンパ節を切除することによって、リンパ節浮腫を引き起こしてしまうケースがあり、術後の患者への負担は非常に大きくなります。
日本のガン手術の場合
日本の外科医は、がん手術の際に一種の腕試し的な形で、リンパ節を必要以上に切除してしまう場合が多い。
アメリカのがん手術の場合
アメリカでは、まずリンパ節生検を行い、転移の危険性が非常に高い場合には切除に踏み切る。
切られる側の患者にしてみれば、できる限り切除する部分は少なくしてほしいと思うのが普通の感覚です。切除する部分が多ければ多いほど、術後の負担も大きく変わってくるので、こういった辺りは日本が改善すべきポイントだと言えるでしょう。
放射線治療専門医の数が圧倒的に少ない日本
さらに、日本には欧米と比べて、放射線科の医師が非常に少ないことも問題と言えます。
日本は、小さな島国でありながら医療施設は非常に多く存在します。これは素晴らしいことなのですが、放射線治療専門医の数となると、全国でわずか1000人程度しかおらず、欧米のように若手を育てる環境もありません。
こういった現実が、ガンになってしまった患者に対して、治療の選択肢を狭めていることにも繋がっているんです。
検査方法にも不都合が生じる負のスパイラル
放射線治療の専門医が少ないということは、ガンの検査方法にも悪影響があるんです。
日本で一般的に行われている胃がんの検診でバリウム検査があります。しかし、このバリウム検査というのは、今や日本でしか行われていない検査なんです。
ほとんど知られていないのですが、バリウム検査というのは日本で開発されたものなんです。しかしバリウム検査では、食道がんや胃がんの位置を正確に特定することはほぼ不可能で、むしろ検査によって被るX線撮影による被爆のほうがリスクが高いと言われています。
一方のアメリカでは、食道がんや胃がんの検診にCTを使っています。なぜなら、CT検査のほうが明らかに患者の身体への負担が少なくて済むからです。
この辺りも、日本の医療が改善すべき点だと言えるでしょう。
X線撮影による放射線の危険性
前述しているように、日本では胃がん検診などにX線撮影が一般的に行われています。
胃の形というのは非常に複雑なため、最低でも8枚のX線写真を撮影しなければなりません。さらに、胃の動きを観察している間、患者はずっと放射線を浴び続けることになります。
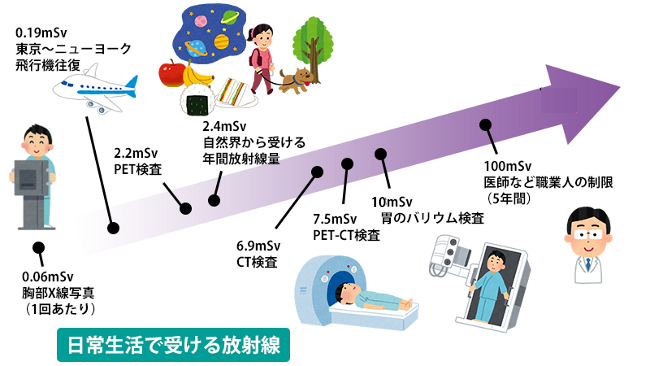
検査の状況にもよるのですが、1回の胃がん検診で、約10ミリシーベルト以上の放射線を浴びていることになるんです。人間というのは、生涯に100ミリシーベルトの放射線を浴びてしまうと、ガンを発症してしまうリスクが急上昇すると言われています。
こういった現実を考えると「ただのレントゲンで大げさだよ」という軽口も叩けない数値だと言えます。
アメリカでは犯罪となる治療が日本で行われている
ガンの代替療法として有名な免疫療法。副作用による辛さがない治療法として人気があります。
◆ 免疫細胞療法の簡単な流れ
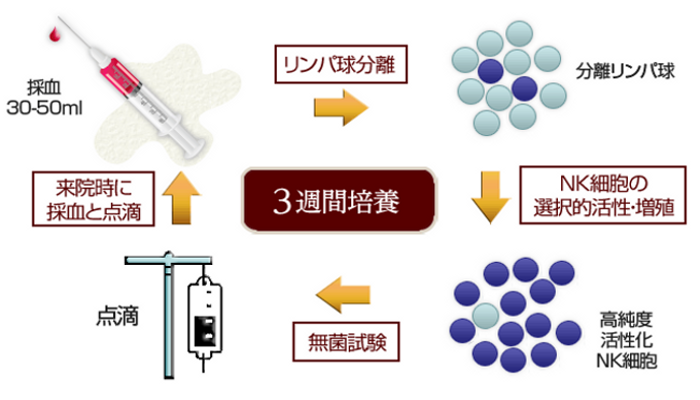 大阪再生医療センターより画像を引用
大阪再生医療センターより画像を引用
簡単に言ってしまえば、人間にもともと備わっているNK細胞(ナチュラルキラー細胞)を採血によって取り出し、活性・増殖させて再び体内へ戻すという治療法です。抗がん剤治療とは違い、ガン細胞だけを直接攻撃するので、健康な細胞は無傷という、まさに夢のようなガン治療法と言えます。
しかし、日本では話題騒然の画期的な治療法なのですが、実はアメリカでは、医師が患者に免疫細胞療法を施していることが発覚した場合、逮捕されてしまいます。
(免疫細胞療法については当ブログ内記事『第四の治療法である《がん免疫細胞療法》のモラルなき実態に迫る!』にて詳しく話しているので、ぜひ併せて読んで頂きたいと思います)
アメリカのがん治療では、FDA(米国食品医療品局)が承認していない治療法を、臨床試験や治験以外を除いて、費用を取って行うことは禁じられているんです。つまり免疫細胞療法というのは、言葉は悪くなりますが人体実験を受けていることと同等だということになります。
このように、アメリカ医療の常識を知ることで、日本では当たり前のように行われているガン治療が《安全ではない可能性もある》ことを理解しておく必要があると言えるでしょう。
日本で入院が長期になってしまうのは何故か
アメリカでは、たとえば大腸がんの腹腔鏡手術を受けた場合、患者の入院日数は術後5日ほどで退院となります。
一方で日本の場合では、入院の平均日数は15.2日。手術後の退院までは約10日ほどかかっており、アメリカの2倍以上の日数を要しています。さらに、各病院の入院日数には大きなバラつきがあり、多い場合には1ヶ月以上も入院している患者もいます。
このような差が生まれるのは、保険制度の違いと診療報酬の支払制度の違いが大きな原因だと言えるでしょう。
日本とアメリカの保険制度の違い
前述していますが、アメリカというのは、外来であろうと入院であろうと全てが自由診療となっています。
アメリカの病院で入院した場合、相部屋でも1泊10万円近くの費用が必要となります。そのため、アメリカの病院の近くには1泊3000円程度の安ホテルがあり、そこに泊まりながら、点滴をぶら下げて通院する患者が少なくありません。
民間の保険会社もあるにはあるのですが、保険料が月10万円を超えてしまうので、一般人ではなかなか加入することができない現状があります。
一方の日本では、国民皆保険制度のおかげで、負担額は多くても3割で済みます。
さらに民間の保険会社の保険料もそれほど高額ではありません。いくつかの保険会社に加入していれば、医療費の負担は非常に軽く、経済的な心配がほとんどないと言えます。
日本とアメリカの診療報酬の支払制度の違い
日本とアメリカでは、入院に対する診療報酬の支払制度に大きな違いがあります。
◆ アメリカの病院で入院した場合
アメリカでの入院費の計算は《入院1回あたり》となります。つまり、5日入院しようが10日入院しようが、入院に対する報酬は同じとなり、長くなればなるほど病院はコストがかかってしまいます。
病院側としては、できる限り短い日数で退院できるようにすることは、当然だと言えるでしょう。
◆ 日本の病院で入院した場合
一方で、日本での入院に対する診療報酬は《入院1日あたりの出来高払い》となります。
そのため、入院が長期になれば報酬が増えることになり、患者が長く入院していても病院に損はありません。
こういった状況を憂いてかどうかは分かりませんが、現在、厚生労働省では出来高払いの制度をやめて、入院1回あたりで診療報酬を定める制度の導入を検討しているようです。
保険制度や診療報酬の制度に関しては、日本とアメリカの制度『どちらが国民にとって良いのか』、今の時点では正しい答えは出ないと言えるでしょう。
治療を医者まかせにしない勇気が最も必要
日本では、医者に治療の全てを任せてしまう傾向にあり、また医療の体質も、そうせざるを得ない状態だと言えます。
たとえば、ガンの治療を受ける場合、最初にかかった医師が外科であれば『手術の方法』が優先されることになり、他の治療法を選択できない可能性が極めて高くなります。
アメリカでは、こういった患者の選択肢を狭めることがないようにキャンサーナビゲーションという制度が導入されているんです。
キャンサーナビゲーションとは
患者の意思を尊重するために、患者の診断時から緩和ケアまでを客観的にサポートする制度のことをキャンサーナビゲーションといいます。
医師の一存で治療法が決まったり、確たる根拠もない民間療法に惑わされて治療法が変わってしまうと、患者にとって不都合なことが起こりやすくなります。そのために、キャンサーナビゲーターという専門家が、客観的な立場から適切な治療法を患者と一緒に考えてくれるんです。
アメリカでは、この制度があることで、医師まかせにしない《自分の意思を持った患者》になれると言えるでしょう。
痛み・経済的不安・最期など全てを相談できる
日本では、緩和ケアと聞くとホスピスのような終末医療を連想する方が多いと思います。
ですが、アメリカではこのような考え方ではなく、全く違った形で緩和ケアというものを捉えています。
- 術後の痛みを抑える薬
- 郊外剤治療の方法
- ガン治療にかかる経済的負担
こういった『ガン患者が必ず抱える不安や恐怖を、どう緩和していくのか』を総合的に考えるのがキャンサーナビゲーターの役割であり、長く良い付き合いが出来るからこそ『どのように最期を迎えるか』という難しい相談までも行えます。この一連の流れがアメリカでの緩和ケアに対する考え方です。
日本では、病院のベッドで亡くなる人は80%近くもいるようですが、アメリカではこの半分もいません。
これは、在宅で緩和ケアが受けられる環境が、しっかり整えられている証拠であり、日本も見習うべき点であることは確かでしょう。
まとめ(日本とアメリカのガン治療の格差)
日本とアメリカで、ここまでガン治療に格差があったことには、正直驚きを隠せません。
ガンを始めとした病気に対する考え方が、日本とアメリカでは根本的に違っていることもあり、また、制度の面でも日本は大きく遅れをとっていることは否めないと言えるでしょう。
しかし、記事中でも話していますが、決して日本の医療や医療制度がアメリカに劣っているわけではないんです。
日本に不十分な点があるのは確かですが、アメリカの制度にも不備な点があることは間違いありません。
確実に言えることは、患者が自分の治療を選択できる自由、そしてそれをサポートする体制、さらに、患者の経済的負担を軽くする制度――。
これらが整ってこそ《人を救うための医療》となるのではないでしょうか?
関連する記事はこちら
SPONSORED LINK